Manuela Cassotta, biologa, medical writerIl
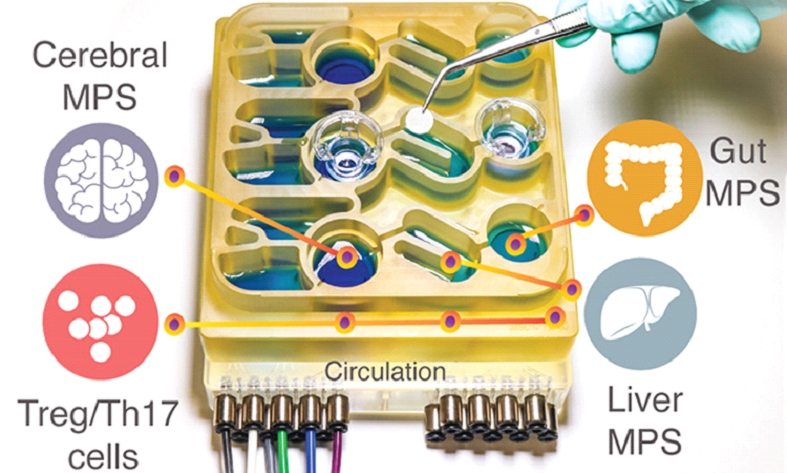
Sistema multi-organo su chip (integrazione di cervello, intestino, fegato e sistema immunitario) [credit: Martin Trapecar/MIT].
Un team di ricercatori ha utilizzato il suo nuovo sistema di organi su chip per replicare le interazioni tra cervello, fegato e colon. Per poter comprendere meglio l’asse intestino-cervello umano, i ricercatori hanno sviluppato un sistema multi-organo su chip che replica le interazioni tra cervello, fegato e colon.Utilizzando questo sistema, i ricercatori sono stati in grado di modellare l’azione dei microorganismi che vivono nell’intestino umano (microbiota) sia sul tessuto cerebrale sano che sul tessuto cerebrale derivato da pazienti con malattia di Parkinson.
Hanno scoperto che gli acidi grassi a catena corta, prodotti da alcuni batteri nell’intestino e trasportati al cervello, possono avere effetti molto diversi sulle cellule cerebrali sane e malate.” Sebbene gli acidi grassi a catena corta siano ampiamente benefici per la salute umana, abbiamo osservato che in determinate condizioni possono favorire alcuni processi patologici nel cervello, come il ripiegamento errato delle proteine e la morte neuronale, correlati al morbo di Parkinson”, ha affermato il Dott. Martin Trapecar, autore principale dello studio.Per diversi anni, i ricercatori hanno sviluppato sistemi microfisiologici multiorgano, ovvero piccoli dispositivi che possono essere utilizzati per far crescere frammenti di tessuto ingegnerizzato di diversi organi umani, collegati da canali microfluidici. I ricercatori hanno scoperto che gli acidi grassi a catena corta (SCFA), molecole prodotte da alcuni microorganismi nell’intestino, possono peggiorare l’infiammazione associata alla colite ulcerosa in determinate condizioni.
Gli SCFA possono anche avere effetti benefici sui tessuti, come l’induzione di una maggiore tolleranza immunitaria. Per indagare su questi aspetti in un’ottica più rilevante per l’organismo umano, gli scienziati hanno aggiunto il tessuto cerebrale e le cellule immunitarie circolanti al loro sistema multiorgano. Le cellule che i ricercatori hanno utilizzato per il loro modello di Parkinson sono portatrici di una mutazione che causa l’accumulo di una proteina chiamata alfa-sinucleina, che danneggia i neuroni e provoca infiammazione nel tessuto cerebrale. I ricercatori hanno generato anche delle cellule cerebrali in cui però questa mutazione è stata corretta, ma sono per il resto geneticamente identiche in quanto provengono dallo stesso paziente.I ricercatori hanno studiato questi due gruppi di cellule cerebrali in sistemi microfisiologici che non erano collegati ad altri tessuti e hanno scoperto che le cellule con la mutazione collegata al Parkinson mostravano più infiammazione rispetto alle cellule sane (quelle con la mutazione corretta).
Le cellule con la mutazione avevano anche difetti nella loro capacità di metabolizzare i lipidi ed il colesterolo.I ricercatori hanno quindi collegato le cellule cerebrali ai modelli tissutali di colon e fegato, utilizzando canali che consentono alle cellule immunitarie e ai nutrienti, inclusi gli SCFA, di fluire da un compartimento all’altro, proprio come avverrebbe nel corpo umano. Hanno scoperto che mentre per le cellule cerebrali sane, l’esposizione agli SCFA si è dimostrata benefica, nelle cellule dei pazienti affetti da Parkinson si sono osservati livelli più elevati di ripiegamento errato delle proteine e morte cellulare. Questi effetti sono stati osservati anche quando le cellule immunitarie sono state rimosse dal sistema, portando i ricercatori ad ipotizzare che gli effetti siano mediati dai cambiamenti nel metabolismo dei lipidi.”Sembra che gli acidi grassi a catena corta possano essere collegati a malattie neurodegenerative attraverso l’influenza sul metabolismo dei lipidi, piuttosto che sulle cellule immunitarie”, ha detto Trapecar. “Ora l’obiettivo per noi è cercare di capirlo.”I ricercatori hanno anche in programma di modellare altri tipi di malattie neurologiche che possono essere influenzate dal microbiota intestinale utilizzando il loro sistema di organi su chip. Questi risultati dimostrano che i modelli avanzati di tessuto umano potrebbero fornire informazioni che i modelli animali non sono invece in grado di dare.
La Prof. Linda Griffith, uno degli autori dell’articolo, sta ora lavorando a una nuova versione del modello che includerà micro-vasi sanguigni che collegano diversi tipi di tessuto, consentendo ai ricercatori di studiare come il flusso sanguigno tra i tessuti ne influenza la fisiologia.”Dovremmo davvero spingere lo sviluppo di questi sistemi, perché è importante iniziare a rendere i nostri modelli più rilevanti per gli esseri umani”, ha detto Griffith. “Abbiamo iniziato ad ottenere informazioni sulla condizione umana difficili da ottenere dai topi”.
Tratto da: https://www.drugtargetreview.com/…/organs-on-a-chip…/
Studio originale pubblicato su Science Advances: https://advances.sciencemag.org/…/eabd…/tab-article-info